Эпидемиология и регистр диабетической ретинопатии в Российской Федерации


Published: Jan. 1, 2014
Latest article update: Nov. 22, 2022
Abstract
Неуклонный рост числа больных сахарным диабетом (СД) в настоящее время наблюдается во всем мире и приобретает характер пандемии, которая стала настоящим бедствием для всех стран и групп населения. Статистика показывает, что каждый год увеличивается численность больных СД и в России. Так, по обращаемости на 01.01.2013 эта цифра составила 3 779 423 пациента. Высокая смертность и растущая инвалидизация из-за потери конечностей, резкого снижения зрения и необходимости получать заместительную почечную терапию (гемодиализ) ? все эти факторы приводят к большим экономическим затратам для государства, с которыми невозможно не считаться.
Цель.
Проследить динамику распространенности диабетической ретинопатии (ДР) в различных регионах и в целом по России за последние тринадцать лет и оценить эпидемиологическую ситуацию в стране.
Материал и методы.
Объектом исследования стали пациенты с ДР различных регионов Российской Федерации (РФ), обследованные в рамках контрольно-эпидемиологических экспедиций ФБГУ ЭНЦ (2000?2009), национального проекта здоровье? (2007) и общероссийского проекта диабет ? узнай вовремя? (2012?2013).
Результаты.
В РФ зарегистрировано более 630 000 пациентов с различными стадиями ДР. Ее распространенность среди взрослых (18 лет и старше) с СД 1 типа составляет 35,25%, а при СД 2 типа ? 16,67%. В среднем это означает, что почти каждый пятый пациент (17,63%) с СД имеет те или иные проблемы со зрением.
Заключение.
Резкое увеличение количества осложнений со стороны органа зрения при СД, рост доли пролиферативной ДР, осложненных форм катаракты, вторичной неоваскулярной глаукомы указывает на необходимость усиления внимания к проблемам ранней диагностики, правильному лечению и, что наиболее важно, своевременной профилактике глазных заболеваний у пациентов с СД.
Keywords
Сахарный диабет, диабетическая ретинопатия, эпидемиология, регистр
По данным Международной Диабетической Федерации [1], к началу 2013 г. в мире насчитывалось более 400 000 000 пациентов с сахарным диабетом (СД). Эта цифра дана без учета 530 млн людей во всем мире с нарушением толерантности к глюкозе, которые с высокой долей вероятности могут пополнить группу больных СД. Данные статистики показывают, что каждые 7 секунд в мире умирает один больной СД и вновь заболевают два человека; и ежегодно умирают около 4 600 000 человек, производится более 1 000 000 ампутаций нижних конечностей, более 600 000 больных полностью теряют зрение, около 500 000 пациентов начинают получать заместительную почечную терапию (гемодиализ). Являясь одной из самых драматичных страниц современной медицины, СД характеризуется исключительно ранней инвалидизацией и высокой смертностью прежде всего из-за сердечно-сосудистых осложнений [2].
В последние годы, как за рубежом, так и у нас в стране, заметно увеличилось количество работ по проблемам эпидемиологии СД из-за их очевидной актуальности. Возросла активность международных организаций (Всемирная Организация Здравоохранения, Международная Диабетическая Федерация – IDF, Европейская Ассоциация по изучению сахарного диабета – EASD), которыми были предложены новые критерии диагностики СД, а также методы стандартизации эпидемиологических исследований. С 1996 г. в РФ ведется целенаправленная работа по созданию Государственного регистра СД (ГРСД), которую осуществляет отделение ГРСД ФГБУ Эндокринологический научный центр (ФГБУ ЭНЦ) Минздрава России.
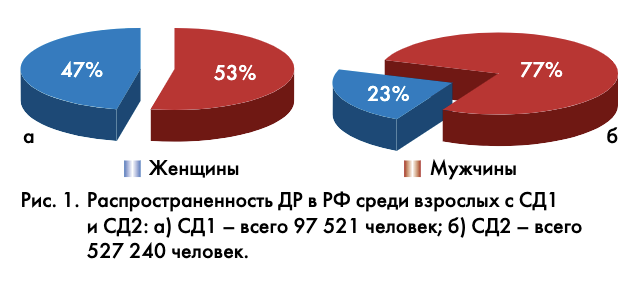
По данным национального проекта «Здоровье» и общероссийской программы «Диабет – узнай вовремя», проведенных в 2012–2013 гг., в России наблюдаются тенденции, аналогичные мировым. На 01.01.2013 в РФ было зарегистрировано по обращаемости 3 779 423 пациента с СД. Однако их реальная численность в 3–4 раза превышает зарегистрированную и приближается к 10–12 млн (около 7–8% населения страны) человек. Почти пятая часть пациентов с СД (17,63%) имеет проблемы со зрением [3]. Большую часть из них (70–75%) составляют пациенты с различной степенью ДР, меньшую (20–25%) – с осложненной диабетической катарактой, вторичной неоваскулярной глаукомой, хроническими заболеваниями краев век, синдромом «сухого» глаза, транзиторными нарушениями зрения и другими проблемами.
ЦЕЛЬ
Целью работы было изучить динамику распространенности диабетической ретинопатии (ДР) в России за последние годы, оценить эпидемиологическую ситуацию, дать оценку состояния ДР с учетом пола, компенсации углеводного обмена и возраста больных.
МАТЕРИАЛ И МЕТОДЫ
Объектом исследования стали пациенты различных регионов РФ с СД 1 и 2 типа (СД1 и СД2), обратившиеся за помощью в медицинские учреждения по поводу проблем со зрением и обследованные в рамках национального проекта «Здоровье» и общероссийской программы «Диабет – узнай вовремя», проведенных в 2012–2013 гг.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
По данным ГРСД на 01.01.2013 г., в РФ по обращаемости зарегистрировано 3 779 423 пациента с СД1 и СД2, однако фактическая распространенность СД в нашей стране, по данным контрольно-эпидемиологических экспедиций ФБГУ ЭНЦ (2000–2009), национального проекта «Здоровье» (2007) и общероссийского проекта «Диабет – узнай вовремя» (2012–2013), составляет 10–12 млн человек, или 7–8% всего населения страны.
При этом в РФ зарегистрировано более 630 000 пациентов с различными стадиями ДР. Ее распространенность среди взрослых (18 лет и старше) с СД1 составляет 35,25%, а при СД2 – 16,67%. В среднем это означает, что почти каждый пятый пациент (17,63%) с СД имеет те или иные проблемы со зрением. Анализ распространенности ДР с учетом пола показал, что существенной разницы между мужчинами и женщинами нет [3]. Регистрируемое при СД2 большее в 3 раза (рис. 1) количество женщин обусловлено более внимательным их отношением к своему здоровью, более частыми визитами к врачу и, следовательно, более высокой выявляемостью патологических изменений на сетчатке при СД.
По данным Ю.С.Астахова с соавт. (2011), у пациентов с диагнозом «диабетическая ретинопатия» пролиферативная стадия встречается в 7,9% случаев, препролиферативная – в 11,6%, непролиферативная – в 30,3% и у 50,2% пациентов диабетических изменений на глазном дне не выявляется [4]. Абсолютное количество инвалидов по зрению в России снизилось с 142 000 в 2004 г. до 89 469 в 2011 г., но в нозологической структуре инвалидности по зрению заболевания сетчатки увеличились и составляют 18% [5], занимая второе месте после глаукомы (41%).
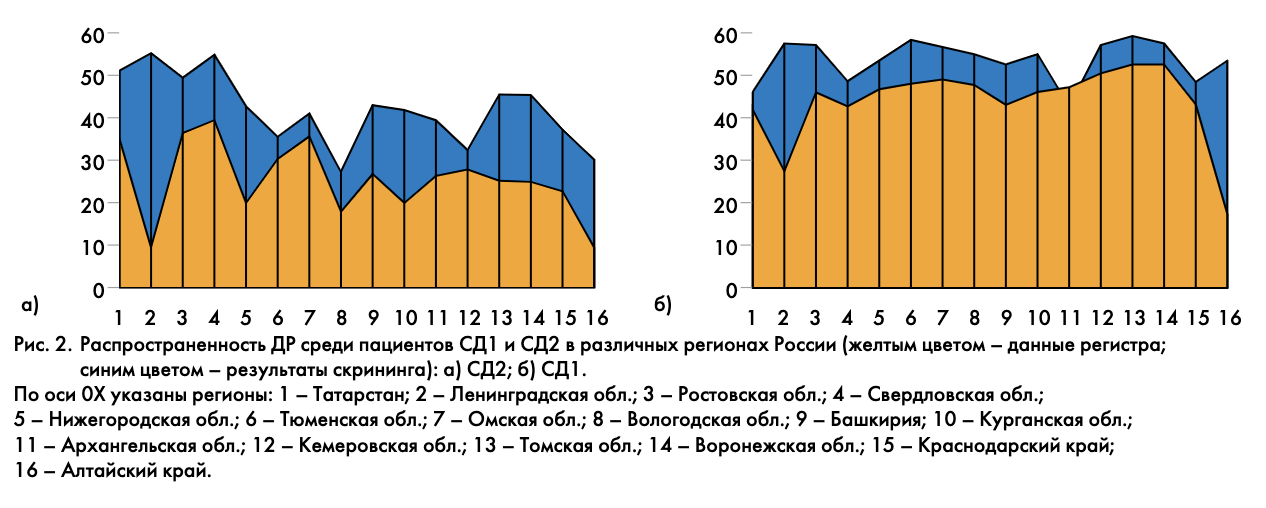
Сравнение результатов официального регистра и скрининговых исследований по распространенности ДР, проведенных в 2000–2009 гг. в ФГБУ ЭНЦ [3], показывает их существенное расхождение (в 1,46 раза и более). Анализ данных у взрослых пациентов в случайно выбранных 16 регионах России выявил, что если при СД1 результаты скрининга только немного превосходят данные официального регистра (синяя «надстройка»), то при СД2 наблюдается другая картина. Встречаются регионы, где эти показатели отличаются в 4–5 раз в сторону ухудшения показателей (рис. 2). Это говорит о том, что реальное количество пациентов с глазными проблемами при СД существенно выше данных официального регистра и требуется более активное их выявление для начала проведения более раннего лечения.
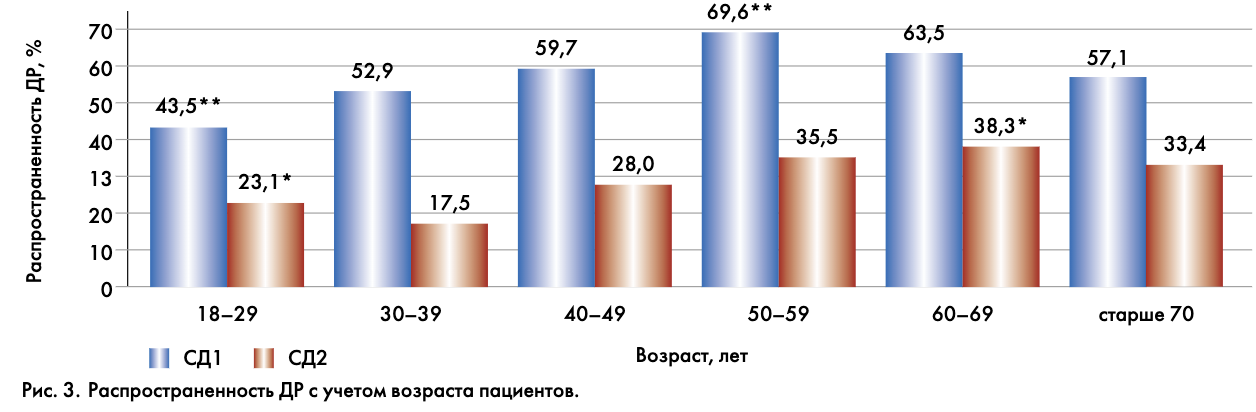
Исследуя распространенность ДР в различных возрастных группах (рис. 3), можно сделать вывод о том, что при СД1 пик выявления ДР приходится на возрастную группу 50–59 лет, а при СД2 – на более старшую группу 60–69 лет [3].
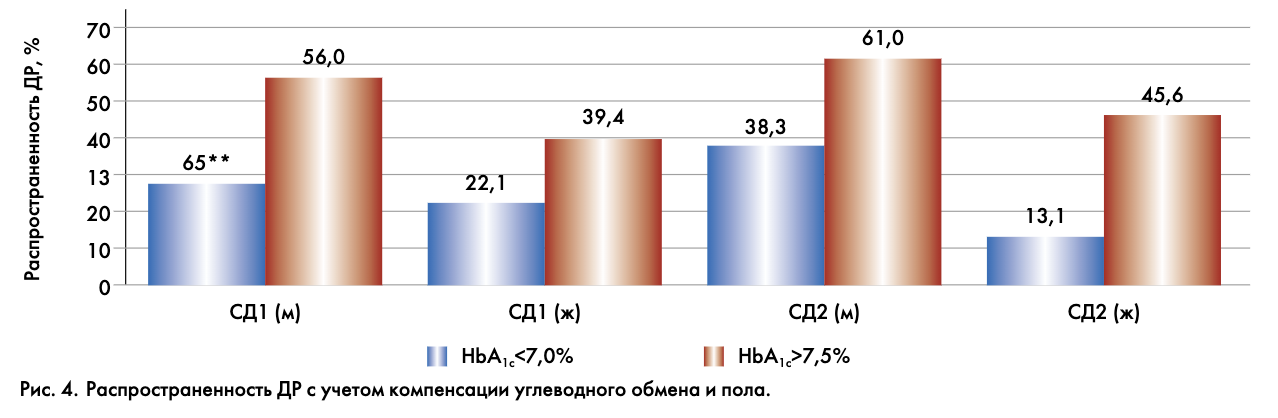
Представляет интерес исследование распространенности ДР в зависимости от компенсации углеводного обмена (рис. 4). У пациентов с гликированным гемоглобином (HbA1c) более 7,5%, независимо от пола и типа диабета, количество регистрируемых случаев ДР в 1,8–3,5 раза выше, чем у пациентов с HbA1c менее 7,0% [3]. Эти данные еще раз подтверждают необходимость тесного взаимодействия между офтальмологами и эндокринологами в выявлении и наблюдении за этими пациентами.
Наглядную необходимость такого взаимодействия между специалистами различных специальностей в лечении СД наглядно демонстрируют данные английского исследования UKPDS (United Kingdom Prospective Diabetes Study), которое показало, что снижение уровня HbA1c у пациентов с СД всего на 1% было ассоциировано со снижением частоты проведения лазерной коагуляции сетчатки на 29%, прогрессирования ДР – на 17%, потребности в удалении катаракты – на 24%, частоты кровоизлияний в стекловидное тело – на 23% и развития слепоты на один глаз – на 16%. В российских рекомендациях по оказанию специализированной помощи больным СД [7] указывается, что даже при отсутствии изменений на глазном дне, пациентам необходимо не реже одного раза в год быть осмотренными офтальмологом и провести расширенное обследование (с обязательным осмотром глазного дна в условиях мидриаза).
Фотографирование глазного дна и создание электронной базы данных должно стать следующим этапом в развитии помощи этим пациентам. Это расширит возможности офтальмологов в создании отдельного регистра по ДР и позволит наблюдать картину глазного дна пациентов в динамике, иметь возможность переслать данные для заочной консультации и проконтролировать эффективность проводимого лечения.
ЗАКЛЮЧЕНИЕ
Таким образом, необходимы дальнейшие проводимые на регулярной основе эпидемиологические исследования пациентов с офтальмологическими осложнениями сахарного диабета, создание электронной базы данных картины глазного дна, что приведет к более ранней выявляемости ДР, своевременному ее лечению и профилактике возможных осложнений. Эти мероприятия позволят поднять на новый уровень качество оказываемой помощи и сократить процесс инвалидизации вследствие СД – «чумы» XXI века.
Авторы декларируют отсутствие двойственности (конфликта интересов) при написании данной статьи.
СПИСОК ЛИТЕРАТУРЫ
1. IDF Diabetes Atlas. 6-th edition. 2013. Available from: http://www.idf.org/diabetesatlas
2. Дедов ИИ, Липатов ДВ. Современное состояниеи перспективы развития офтальмохирургиипри эндокринных нарушениях. Сахарный диабет. 2006; (3): 28-31. [Dedov II, Lipatov DV. Sovremennoe sostoyanie i perspektivy razvitiya oftal'mokhirurgiipri endokrinnykh narusheniyakh. Diabetes mellitus. 2006;(3): 28-31. https://doi.org/10.14341/2072-0351-6171]
3. Маслова ОВ. Оценка эффективности лечебной помощи больным СД по данным скрининга микрососудистых осложнений. Автореф. дисс…канд. мед. наук. М; 2011. 26с. [Maslova OV . Evaluating the effectiveness of medical care to patients with diabetes according to the screening of microvascular complications. [dissertation] Moscow; 2011. 26 p.]
4. Астахов ЮС, Шадричев ФЕ. Клиническая офтальмология. М; 2011. С. 148-153. [Astakhov YuS, Shadrichev FE. Clinical Ophthalmology. Moscow; 2011. p. 148-153.]
5. Либман ЕС, Калеева ЭВ. Состояние и динамика инвалидности вследствие нарушения зрения в России. Материалы IX съезда офтальмологов. М; 2010. С. 73. [Libman ES, Kaleeva EV. State and dynamics of disability due to impaired vision in Russia. Proceedings of the IX Congress of Ophthalmologists. Moscow; 2010. p. 73.]
6. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33 . UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998;352(9131):837-53. https://doi.org/10.1016/S0140-6736(98)07019-6.
7. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. Под редакцией Дедова ИИ, Шестаковой МВ. 6-выпуск. М; 2013. с.39. [Algorithms specialized medical care for patients with diabetes. Edited DEdov II, Shestakova MV. 6-issue. Moscow; 2013. P. 39.]





